外科<メンバーが新しくなりました!>
 科長
科長志田 大
SHIDA DAI
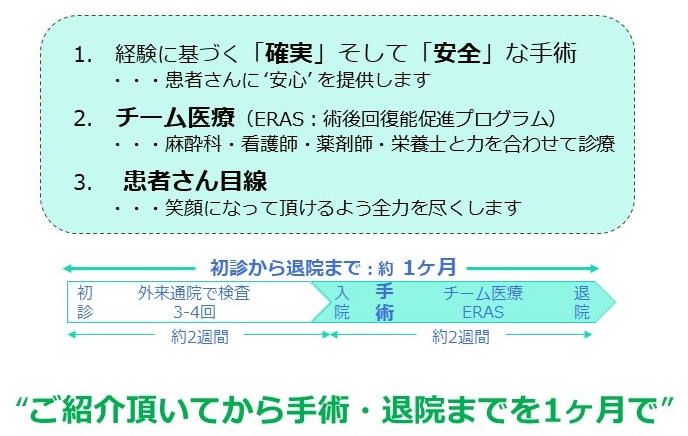
みなさま、はじめまして。2020年9月に着任しました志田大です。患者さんが病気が見つかってから不安に感じる時間を少しでも短くするためにも、大腸がん・胃がんに対して、「初診から1か月で手術・退院まで」を目指して、日々診療をしております。
大腸がんは、手術前にきちんと検査をして、進行具合に応じた適切な手術を行えば、たとえ進行癌であっても7割以上の患者さんを完全に治癒させることが可能とされています。私たちは、日本内視鏡外科学会の技術認定医・ロボット支援手術認定プロクターとして、積極的に低侵襲な手術を行っております。直腸がんに対するロボット手術に加えて、2022年9月からは結腸がんに対してもロボット支援手術を行っております。
胃がん(胃癌、胃GIST)に対しては、腹腔鏡下手術を中心として治療しています。「残せる胃は残す」方針のもと、傷が小さく身体に負担の少ない手術に取り組んでいます。がんに対する根治性を損なうことなく患者さんにとって優しい手術を行うよう心がけております。
鼠径ヘルニアに対しても、腹腔鏡下手術を取りいれております。鼠径部切開法と比較して傷口が小さいことに加え、腹腔内には入らずに腹壁を修復する方法「TEP(テップ)法」で手術しますので、癒着による腸閉塞や臓器損傷といった腹腔内の合併症が少ないというメリットもあります。
医科研外科チーム一同、病状に応じた最適な治療法を提案し、全力を尽くして治療を行いますので、何卒よろしくお願いいたします。
当科の診療方針
「大腸がんと診断されても希望はあります」──専門家が語る、患者の不安に寄り添う医療とは

対象疾患
大腸がん
大腸癌、遺伝性大腸癌(リンチ症候群、家族性大腸腺腫症)、大腸神経内分泌腫瘍(NET、カルチノイド)、直腸GIST
胃がん
胃癌、胃GIST
鼠径ヘルニア・大腿ヘルニア・閉鎖孔ヘルニア
急性腹症(虫垂炎、大腸憩室炎など)
外科一般(胆石症など)
肛門疾患(内痔核、痔瘻など)
大腸癌の解説動画
動画:大腸がん 進行がんでもきちんと治療すれば治る可能性が高い!〜志田 大(外部サイトにリンクします)
治療方法
上記対象疾患に対して、
●手術
●内視鏡的治療
●薬物療法(抗がん剤)
で治療します。
当科での大腸癌および胃癌の腹腔鏡手術に関しては、すべて、経験豊富な日本内視鏡外科学会の技術認定医が責任を持って行います。
大腸癌の治療の解説動画
動画:大腸がん〜大腸がんの外科的な治療と薬物療法〜志田 大・吉野 孝之(外部サイトにリンクします)
結腸がんに対する手術ってどんな治療?
結腸がんの手術に関して、志田教授が、『お医者さんオンライン(著名医師が説明する今あなたに知ってほしい病気・症状)』の中で、日々の診察の中でよく質問を受けること、本当に知ってほしいこと、特に気を付けてほしいことなど、分かりやすく解説しています。

直腸がんに対するロボット手術(daVinci)
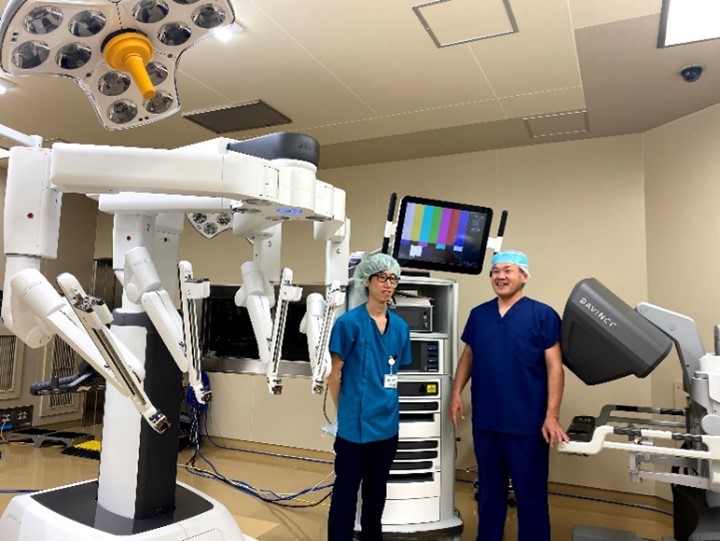
ロボット支援腹腔鏡下直腸切除・切断術に関して、当院は「施設認定」を2021年4月に受けました。それにより、通常の保険診療としてロボット手術を開始しています。
対象は、大腸がんの中でも、直腸がん(直腸癌、直腸カルチノイド<神経内分泌腫瘍>、直腸GIST)です。
ロボット手術は、腹腔鏡手術をロボット支援下に行うもので、外科医がロボットを操作します(ロボット自身が勝手に手術するわけではありません)。高画質で立体的な3Dハイビジョンの下、複雑に曲がる関節を持つロボットを用いることで、より繊細で精密な手術が可能となり、今までの腹腔鏡手術の利点をさらに向上させると考えられています。
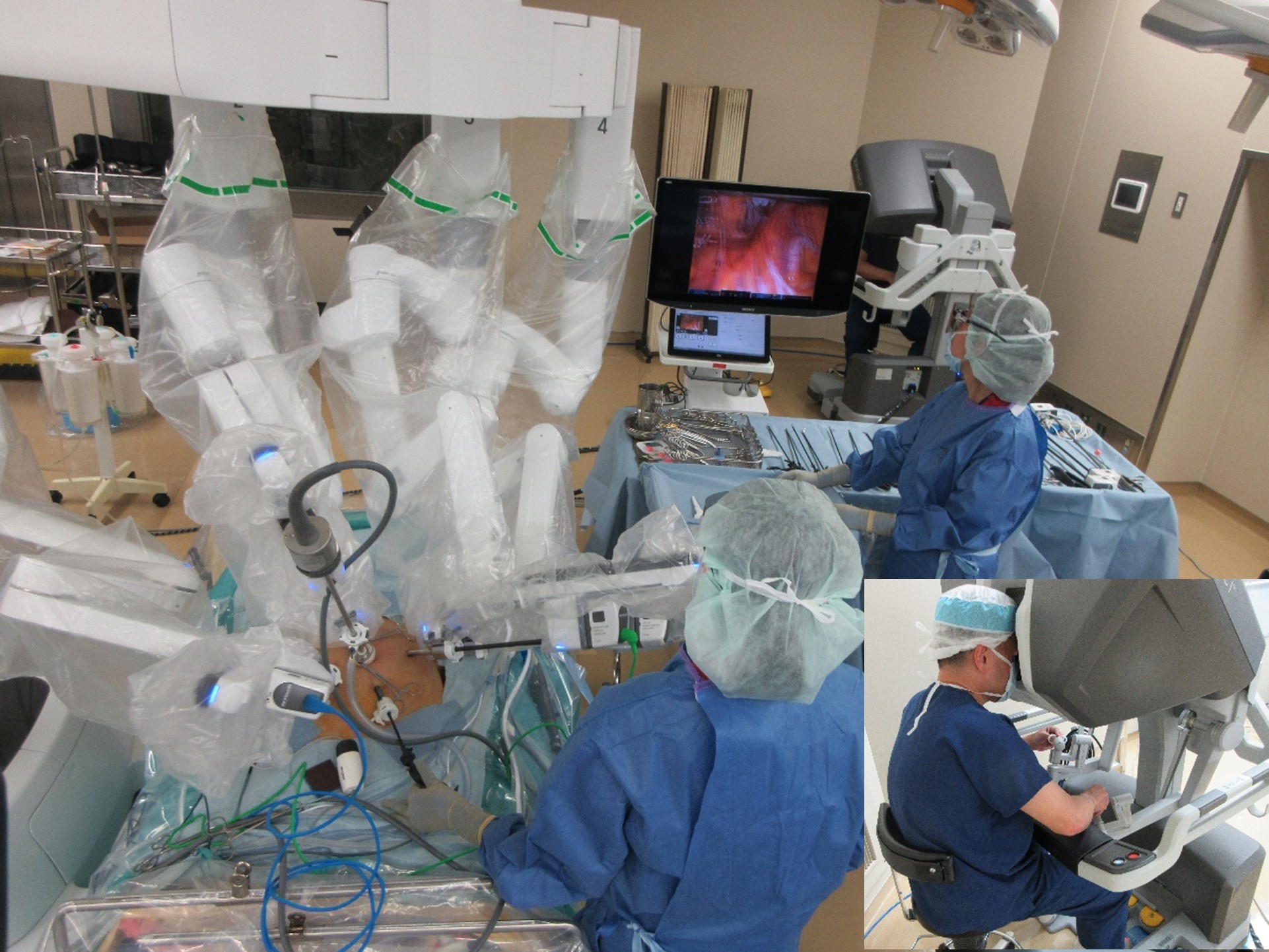
結腸がんに対してもロボット手術(daVinci)

2022年度診療報酬改定に伴い、直腸がんに加えて、結腸がんに対しても、ロボット支援手術が通常の保険診療として実施可能になりました。
当院は結腸がんに関しても、厚生局から「施設認定」を受けています。
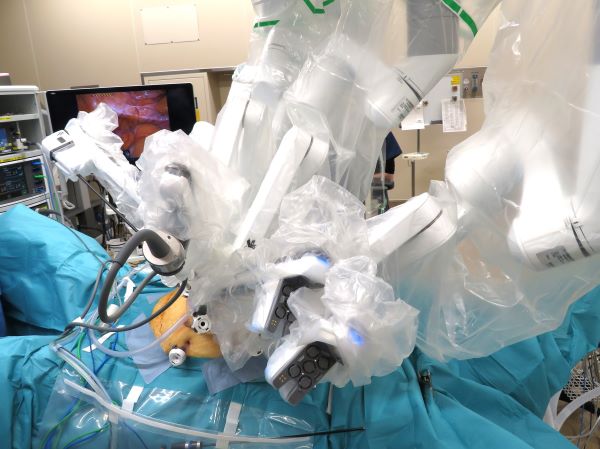
腹腔鏡下手術では、手術に用いる鉗子という棒や電気メスが真っすぐで曲がらないために体の奥の細かい操作が少し制限されるという弱点がありました。それを克服したのが、手術支援ロボットです。ロボット手術では、高解像度の3Dハイビジョンの下、多関節をもった自在に曲がる鉗子を用いて、正確なラインで組織を切離したり、神経などを傷つけずに機能温存したりできる可能性が高まりました。

SMA神経叢のoutermost layerに着目したロボット結腸がん手術
●結腸がんに対するロボット手術において、より確実な郭清を、より安全に行うために、われわれは、SMA神経叢のoutermost layerに着目して、手術を行っています。
そのロボット手術手技が、以下、英文および邦文で紹介されました。(英文の方は、リンクから全文を読むことができます)
【英文】Robotic right-sided colon cancer surgery: Dissecting the outermost layer of the autonomic nerve along the superior mesenteric artery(Annals of Gastroenterological Surgery, 2024年)
Robotic right‐sided colon cancer surgery: Dissecting the outermost layer of the autonomic nerve along the superior mesenteric artery - Shida - Annals of Gastroenterological Surgery - Wiley Online Library
【邦文】ロボット支援右側結腸癌手術のコツと工夫ーSMA神経叢のoutermost layerに着目して (「手術(金原出版)」78(10):1605-1614, 2024年)
胃癌・胃GISTの手術治療:「患者さんに優しい手術」を目指して
当院では、日本内視鏡外科学会の技術認定医である手術経験豊富な医師を中心に、胃癌や胃GISTの手術治療を行っています。腹腔鏡手術や縮小手術に積極的に取り組んでおり、根治性を損なうことなく患者さんにとって優しい手術を行うように心がけています。
胃癌の手術治療
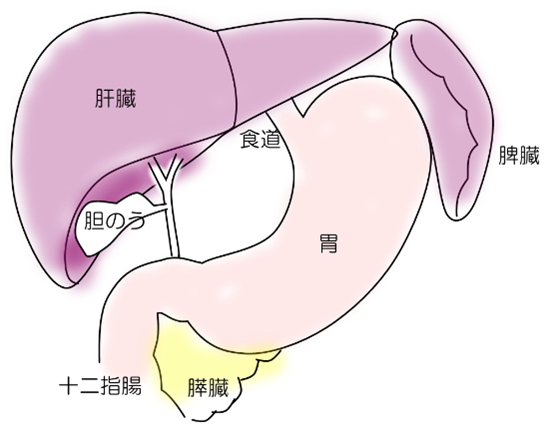
胃癌は胃の粘膜から発生した悪性の腫瘍です。早期癌の場合は、症状が無い場合も多く検診の胃カメラなどで発見されます。胃癌の進行により胃の内腔が狭くなり食物の通過が妨げられると腹満感や吐き気や嘔吐などの狭窄症状が、また出血すると黒い便や貧血の症状が認められます。ほとんど症状がない場合もあります。
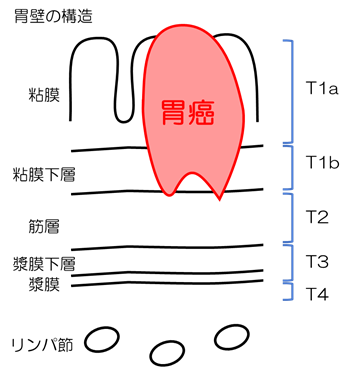
胃癌は胃の壁の一番内側、粘膜から発生し、横方向に広がると同時に深い方向に広がります。進行するにしたがって、近くのリンパ節から遠くのリンパ節へと転移が広がったり、血流にのって肝臓や肺など他の臓器に転移することがあります。また腹膜播種といって胃の表面から腹腔内に癌細胞が散布されるように広がることもあります。
ほぼ粘膜にとどまる癌であれば、リンパ節や他の臓器へ転移することが少ないため、内視鏡(胃カメラ)治療の対象になりますが、粘膜下層まで広がるとリンパ節転移のおそれが出てくるため、周囲のリンパ節を含めた外科的な切除手術が必要となります。他の臓器に転移したり腹膜播種がある場合は、化学療法(抗癌剤)を行います。
癌の部分と胃周囲のリンパ節を一緒に切除(郭清)する必要があります。切除する胃の範囲によって噴門側胃切除術、幽門側胃切除術、胃全摘術、局所切除などがあります。癌のできた場所と広がり方によって決まります。一般的には周囲のリンパ節を廓清するために癌の部分より広範囲の胃を切除することになります。
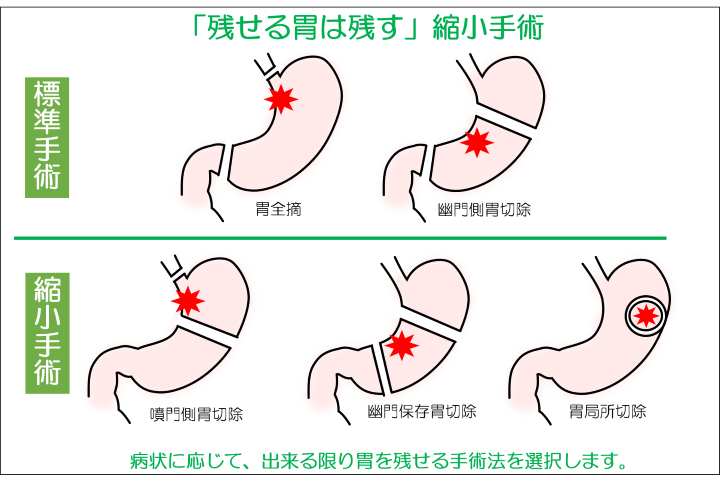
医科研病院外科では、出来る限り「残せる胃は残す」方針で手術の方法を選択しています。
胃の手術では、手術後に食事量が制限されるため、体重の減少や体力の衰えにつながります。これまでは胃全摘や幽門側胃切除術が標準手術とされてきました。しかし、最近は病状によってはもっと胃を残した手術(縮小手術)でも癌の切除としては十分であり、胃を残した方が食事量も増えるということわかってきました。具体的には、胃の出口(幽門)側を残し、胃の入口(噴門)側を切除する噴門側胃切除や、幽門も噴門も残す幽門保存胃切除などがあります。切除範囲の決定や実際の手術には、経験と技術を要するため、一般的に広く行われている手術ではありませんが、当院では経験豊富な上部消化管専門の医師が責任をもって担当します。それでも胃の手術後は、やはり胃が小さくなることで、食事の量が減少しますので、術後の栄養療法が大事になります。医師だけでなく、管理栄養士や看護師とチーム医療で患者さんをサポートしていきます。
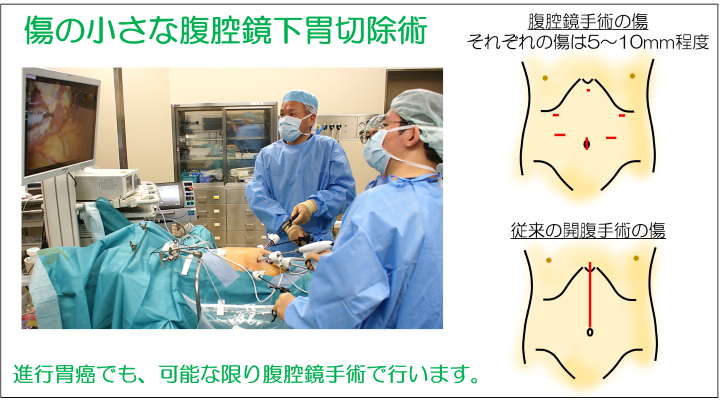
従来は胃癌の手術はお腹を大きく切る開腹手術が一般的でした。当院では、傷の小さな腹腔鏡手術などの低侵襲手術に積極的に取り組んでいます。傷が小さいので痛み少なく、術後の癒着なども起こりにくいとされています。胃の切除範囲やリンパ節の廓清範囲は開腹手術と同じであり、細かい血管などの解剖も拡大して見えるため判断しやすいというメリットがあります。
現在、早期胃癌についてはガイドラインでも腹腔鏡が推奨されており、安全で癌の根治度も変わらないとされています。進行癌では安全性や根治性が議論されている段階ですが、海外からは既に開腹手術と変わらないという報告が多くされています。当院では内視鏡外科技術認定医が手術を執刀することで治療効果や安全性を確保しつつ、進行胃癌に対しても腹腔鏡手術に積極的に取り組んでいます。
治療に要する期間は、初診から退院までがおよそ1か月です。初診日から手術までが約2週間お待ちいただいています。胃カメラやCT、心電図、レントゲン、採血などの検査を外来で行います。他の病気などがなければ2~3回程度の受診で手術前の検査が終了します。手術の1~3日前に入院し、手術後は経過が順調ならば1~2週間で退院となります。但し、病状によっては手術後に化学療法が必要になりますし、食事の量が安定するまでは半年~1年かかることも多いです。
胃粘膜下腫瘍、胃GISTの手術治療
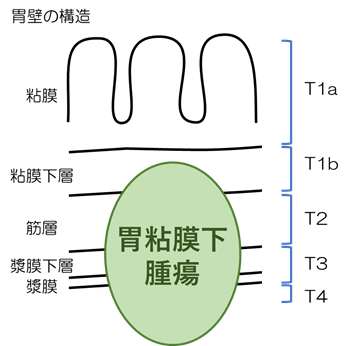
胃粘膜下腫瘍とは胃の粘膜より下の部位から発生した腫瘍の総称です。組織学的には、良性腫瘍である平滑筋腫や神経鞘腫、異所性膵、悪性腫瘍の平滑筋肉腫や悪性神経鞘腫、中間型~悪性腫瘍とされる消化管間質腫瘍(GIST)など様々な病気が含まれます。手術前に病理検査で診断がつく場合もありますが、切除してはじめて診断がつく場合もあります。胃GIST(消化管間質腫瘍)は胃粘膜下腫瘍でよくみられる悪性腫瘍の一つです。進行すると、血流にのって肝臓や肺など他の臓器に転移したり腹膜播種といって腹腔内に腫瘍細胞が散布されるように広がることもあります。
悪性が疑われるような場合や腫瘍が大きい場合は、手術で切除します。
およそ5㎝以下の腫瘍であれば腹腔鏡手術、それ以上であれば開腹手術が行われます。
胃粘膜下腫瘍は悪性であっても周囲のリンパ節に転移しないことが知られており、腫瘍だけをとる局所切除で十分なことがほとんどです。腫瘍の位置や広がり方、他の臓器への浸潤の有無によっては、幽門側胃切除や噴門側胃切除、胃全摘などの胃切除術や周囲の臓器の合併切除が必要な場合もあります。
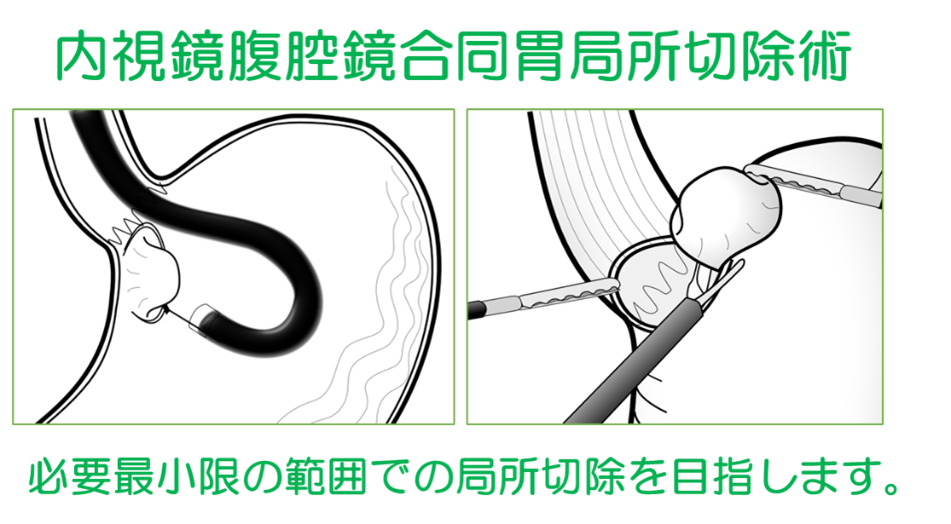
治療に要する期間は、大きな胃粘膜下腫瘍の場合は、胃癌の場合とほぼ変わりありませんが、腫瘍が小さく局所切除術できた場合は、手術後1週間程度で退院できます。また、手術後の食事量もほとんど変わらないという方も多いです。腫瘍の種類や状態によっては退院後に化学療法を行う場合があります。
鼠径ヘルニア:腹膜外腔アプローチによる腹腔鏡下鼠径部ヘルニア手術(TEP法)
ある臓器が体の弱い部分や隙間から他の部位へ出てくる病気をヘルニアと言います。この病気は体のいろいろなところで起こりますが、足の付け根付近で起こるものを鼠径ヘルニアと言います。小腸や大腸が出てくるために「脱腸」とも呼ばれています。
■ヘルニアの症状
□立ち上がったりお腹に力を入れると足の付け根が膨らむ
□こぶ状の膨らみやしこりは、体を横にしたり、手で押さえると元に戻ります
□通常は軽い痛みやつっぱり感が出る程度で、強い痛みはありません
□膨らんだまま元に戻らず、痛みや吐気・嘔吐を伴う状態(嵌頓(かんとん)状態)は緊急的な対応が必要になります
日本では毎年約十数万人の方が鼠径ヘルニアの手術を受けています。しかし、この病気は年間25~30万人の患者さんがかかる病気といわれています。つまり、多くの方が鼠径ヘルニアを発症しながら放置して生活を送っているということになります。
鼠径ヘルニアは、症状である足の付け根のふくらみを押せば元に戻ることや、日常生活に支障が少ない良性の病気であることから軽視されがちな病気です。 ただし、症状に気づきながら長期間放置をしていると、ヘルニアは徐々に大きくなり、手術も徐々に難しくなります。また、嵌頓(かんとん)という状態になると、脱出口で腸が締め付けられ、血流が途絶えることにより腸の壊死に至ることがあるため緊急的な対応が必要になります。
■手術
鼠径ヘルニアは自然に治ることはなく、治療は手術が中心になります。鼠径ヘルニアの手術にはさまざまな方法がありますが、大きく分けると2つの種類があります。①鼠径部を切ってヘルニアを処理する鼠径部切開法と、②腹腔鏡(内視鏡)を使用して内側から修復する腹腔鏡下修復法です。腹腔鏡下修復法とは、お腹に小さい切開を加え、その穴から手術用の機器を挿入し、カメラで捉えた映像をモニターに映し出して手術を進める方法をさします。腹腔鏡を用いた鼠径ヘルニアの手術は、鼠径部切開法と比較して傷口が小さく済み、痛みが比較的少ないというメリットがあります。
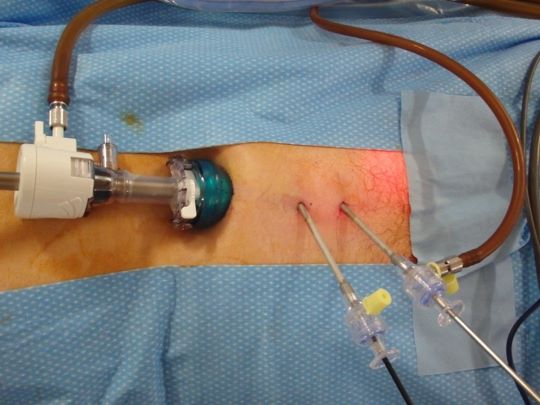
腹腔鏡下修復法のひとつであるTEP法は、お臍の下に1cmの傷を1ヶ所、3-5mmの傷を2ヶ所開けて行います
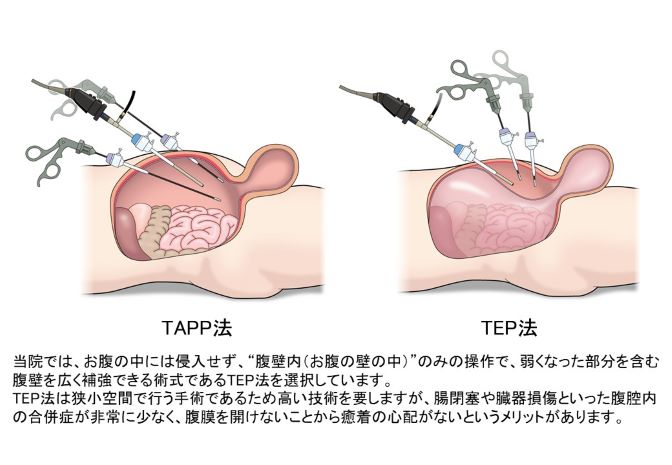
この腹腔鏡を用いた鼠径ヘルニアの手術には大きく分けて2種類の方法があります。一つ目はお腹の中(腹腔内)に入り、内臓を包む膜「腹膜」を開けて腹壁を修復する方法「TAPP(タップ)法」です。二つ目は腹腔内には入らず、腹壁内(お腹の外側)で腹壁を修復する方法「TEP(テップ)法」です。
当院では、“腹腔内”操作(内臓に触れてしまうお腹の中での操作)を必要とせず、“腹壁内”のみの操作で弱くなった部分を含む腹壁を広く補強できる術式であるTEP法を選択してます。腹壁の病気である鼠径ヘルニアに対して腹壁内で手術を完遂できるTEP法は、腸閉塞や臓器損傷といった腹腔内の合併症が非常に少なく、腹膜を開けないことから癒着の心配がないというメリットがあります。(TEP法は優れた術式でありながら習得が難しいとされ、国内で行われる手術の約10%程度にとどまります。)
■入院期間と退院後の生活
手術は、手術前日に入院していただき、手術翌日に退院となる2泊3日が基本となりますが、お仕事や学業などのご都合によっては手術当日入院での1泊2日も可能ですので担当医にご相談下さい。退院後はすぐに通常の日常生活や仕事、軽い運動を行えるようになりますが、2週間程度は激しいスポーツや特に重たいものを持つような作業は控えて頂きます。
・最後に
鼠径ヘルニアに対する手術は生命に関わる可能性は低い治療ですが、質の高い手術は容易に達成できるものではないと考えております。豊富な手術経験をもとに、患者さんに最適な治療を提供すべく診療にあたります。どのようなことでもお気軽にご相談下さい。
インタビュー記事紹介
大腸がんに対する様々な疑問に対して志田教授が答えるインタビュー記事を紹介します。
(外部サイトへリンクします)
- 日本人の罹患率1位大腸がんは検診で防ぐ【大腸がん・前編】
- ここまで進化した!最新大腸がん治療と医師が実践する予防法【大腸がん・後編】
- 「大腸がん」に関する疑問を解決!1分で読める医師Q&A
様々ながんの中で日本人が最も多くかかっているのが「大腸がん」。早期に発見し適切な治療を受ければ治る可能性が高いにもかかわらず、肝心の検診受診率は欧米に比べて低いまま。自分や、大切な人を大腸がんで失くさない為にも、押さえておくべき「大腸がんの基礎知識」。
次世代の大腸がんの手術を担うと注目される「ロボット支援下手術」など、未来を担う大腸がん治療最前線の一端をご紹介。そして、実践しているがん予防法とは?
便の検査でひっかかったけど痔なので大丈夫?お腹が弱いけど大丈夫?など、大腸がんに関する疑問アレコレ。
志田大先生の独自取材記事

初期症状なく進行し得る胃がん 腹腔鏡手術でなるべく全摘出回避を

原因を知って予防したい大腸がん ステージ3でも根治をめざす時代

大腸がんのロボット支援手術 手術から職場復帰までの時間は?

•鼠径ヘルニアの手術方法 完全腹膜外修復法(TEP法)について

東京大学医科学研究所附属病院 外科の紹介

外来担当医表
| 曜日 | 月 | 火 | 水 | 木 | 金 | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| AM PM | AM | PM | AM | PM | AM | PM | AM | PM | AM | PM |
| 担当 医師 |
- | 志田 | 柵山 向山(※1) |
志田 柵山 篠崎 |
門間(※1) | 志田 門間(※1) |
門間(※1) 向山(※1) 今泉 |
志田 門間(※1) 今泉 |
志田 柵山 |
門間(※1) |
※1 女性医師 火曜第4週:篠崎
がんの新患患者は、指定がなければすべて、志田(教授)が診察します。
※ 癌による腸閉塞や腹膜炎など緊急での治療(手術)や入院が必要な場合も、積極的に受け入れております。緊急の治療が必要な場合には、担当窓口を通じて志田まで電話でご連絡下さい。担当日以外でも可能な限り対応いたします。
スタッフ
志田 大 (しだ だい)

教授
専門領域
大腸癌の治療、特に低侵襲手術(腹腔鏡、ロボット)
認定医・専門医等
日本外科学会指導医・専門医、日本消化器外科学会指導医・専門医、日本がん治療認定医機構認定医 、消化器がん外科治療認定医、日本消化管学会胃腸科専門医・認定医
日本内視鏡外科学会技術認定医、ロボット支援手術認定プロクター
腹膜播種診療ガイドライン2021年版 ガイドライン策定委員
障害者福祉法指定医(直腸障害・小腸障害)
柵山 尚紀(さくやま なおき)
講師
専門領域
消化器外科学
認定医・専門医等
日本外科学会指導医・専門医、日本消化器外科学会専門医、日本消化器病学会指導医・専門医、日本消化器内視鏡学会指導医・専門医、日本大腸肛門病学会指導医・専門医、日本がん治療認定医機構認定医 、ALTA(ジオン注)資格、日本スポーツ協会公認スポーツドクター
障害者福祉法指定医(ぼうこう又は直腸機能障害)
門間 聡子(もんま さとこ)

助教
専門領域
消化器外科学
認定医・専門医等
日本外科学会専門医、日本消化器外科学会専門医、日本がん治療認定医機構認定医 、消化器がん外科治療認定医、日本臨床腫瘍学会がん薬物療法専門医、ALTA(ジオン注)資格
障害者福祉法指定医(ぼうこう又は直腸機能障害)
向山 順子(むこうやま じゅんこ)

助教
専門領域
消化器外科学
認定医・専門医等
日本外科学会専門医、日本消化器外科学会専門医、消化器がん外科治療認定医、日本女性外科医会世話人、日本消化器癌発生学会代議員
障害者福祉法指定医(直腸障害・小腸障害)
今泉 潤(いまいずみ じゅん)

助教
専門領域
消化器外科学
認定医・専門医等
日本外科学会専門医、日本消化器外科学会専門医、消化器がん外科治療認定医、日本ディープラーニング協会ジェネラリスト検定
愛甲 丞 (あいこう すすむ)

招聘講師
専門領域
上部消化管の腹腔鏡、ロボット手術。特に胃癌、GISTの低侵襲手術。
認定医・専門医等
日本外科学会専門医、日本消化器外科学会指導医・専門医・消化器がん外科治療認定医、日本がん治療認定医機構認定医、日本消化器内視鏡学会指導医・専門医
日本内視鏡外科学会 技術認定医・ロボット支援手術認定プロクター・評議員
日本肥満症治療学会 評議員、日本消化器癌発生学会 代議員
胃癌治療ガイドライン第6版 システマティックレビュー委員
小島 成浩(こじま しげひろ)

招聘講師
専門領域
消化器外科学、特に大腸がん・鼠経ヘルニアの腹腔鏡手術
認定医・専門医等
日本外科学会専門医、日本消化器外科学会指導医・専門医、消化器がん外科治療認定医、日本ヘルニア学会評議員、日本臨床外科学会評議員、日本臨床栄養代謝学会認定医、日本医師会認定産業医
日本内視鏡外科学会 技術認定医・評議員
障害者福祉法指定医(ぼうこう又は直腸機能障害)
伊藤 豪(いとう ごう)

外科専門研修医
